【 片麻痺】 体幹コントロールと3つのシステム
体幹は、運動連鎖の中心として姿勢やバランス、効率的な動きのために重要です。
・姿勢の乱れの修正ができない/遅れる
・起き上がり動作が大変
これらは臨床場面で一度は経験があるかと思います。
体幹コントロールの非効率性は、日常生活のさまざまな動作に影響します。
効率的かつ効果的にセラピーを展開するには、動きのシステムを理解することが大切と考えます。
今回は、体幹コントロールに大切な3つのシステムを臨床的に考えていきます。
【体幹コントロール】3つのシステム
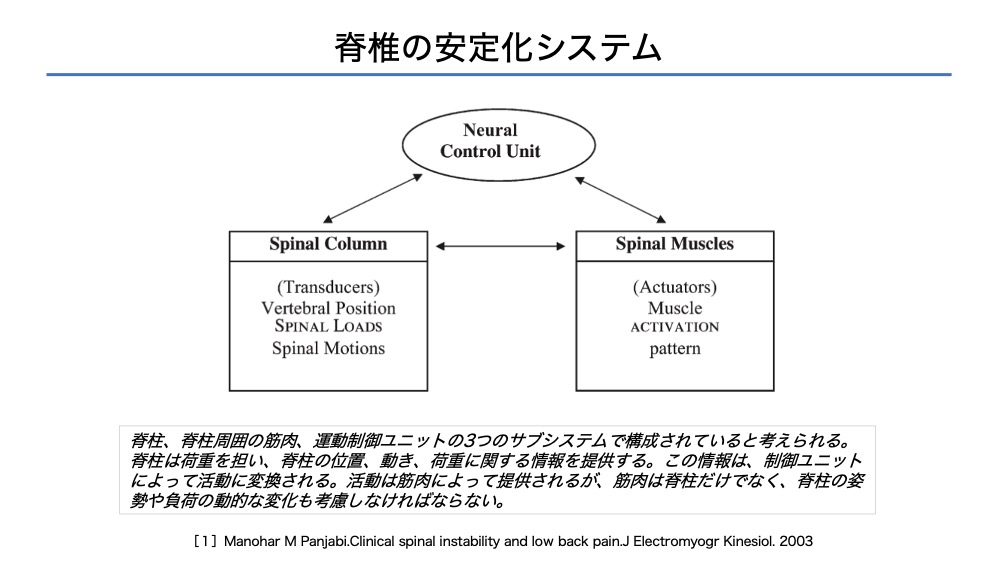
体幹コントロールのシステムは、3つのサブシステムより構成されます。
②筋肉
③神経系
体幹コントロールに非効率性がある場合、3つのサブシステムの相互作用を捉えることが大切です。
つまり、どのシステムの働きが悪く、他のシステムがどのように補っているかというような視点です。
骨関節系に制限がある場合、筋肉の働きにも影響を与えます。
では、一つ一つのサブシステムの構成要素を確認していきます。
まずは骨関節系の制御からです。
体幹の構成

まずは、体幹の構成をおさらいしておきましょう。
・下部体幹:腹部と骨盤帯
ときには股関節や頭部も「体幹」として含めていることもあります。
「下部体幹が弱い」
体幹コントロールについて第三者と共有する場合、構成要素の共通認識は不可欠となります。
基本中の基本ですが、体幹の構成はしっかりと覚えておく必要があります。
運動連鎖の中心「体幹」

体幹の動きを捉えるときに「運動連鎖の中心」としての役割を忘れてはなりません。
つまり、運動のつながりや連続性です。
例えば、上肢挙上に体幹を屈曲した姿勢と伸展した姿勢とでは力の伝達は異なります。
体幹を伸展しているときのほうが、楽に上肢挙上を行えます。
体幹を全く動かさなければ、四肢の動きにくさを感じるかを思います。
脊柱の分節的・
脊柱の分節的・連続性は、動きの効率性には不可欠であることがわかります。
構造的に不安定な体幹
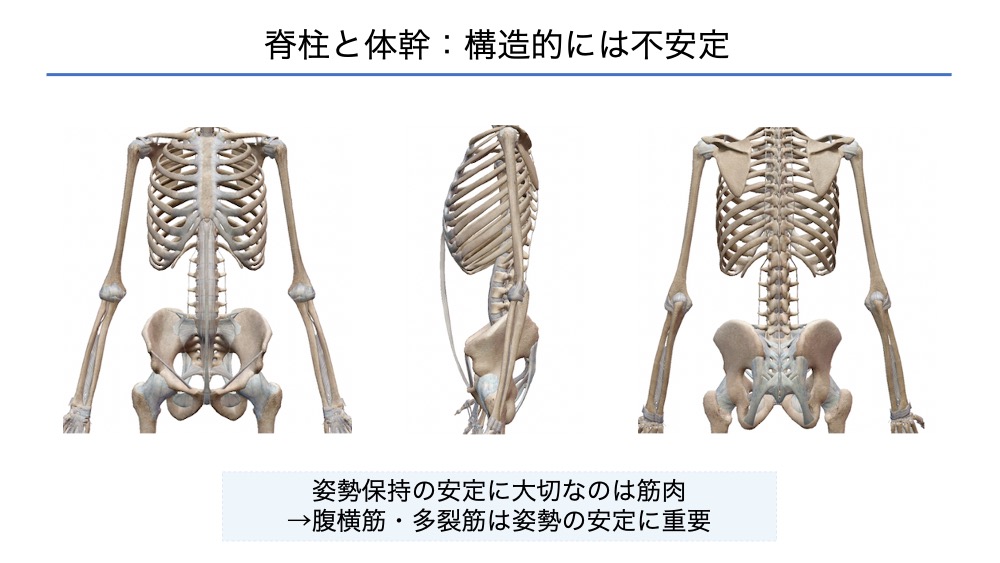
脊柱は、椎間関節・靭帯・椎間板も動きの制御に関わります。
体幹の骨構造は非常に不安定です。
例えば、骨標本を立たせたり、座らせたりするに安定して保持することは難しいです。
ここからも筋肉・神経系のサブシステムとの相互作用が、体幹コントロールに重要であることが理解できます。
では、次に筋肉の制御を確認していきます。
片麻痺者の体幹筋の活動低下

片麻痺者の筋活動は、弱化や遅れが臨床上観察されます。
例えば、上肢のリーチ動作を考えます。
・体幹屈曲しCOMを下げている
最適な強さとタイミングで筋活動が発揮されなければ、動きの効率性は低下します。
体幹筋の構成要素を理解し、課題に応じた分析ができると良いかと思います。
最適な立位姿勢
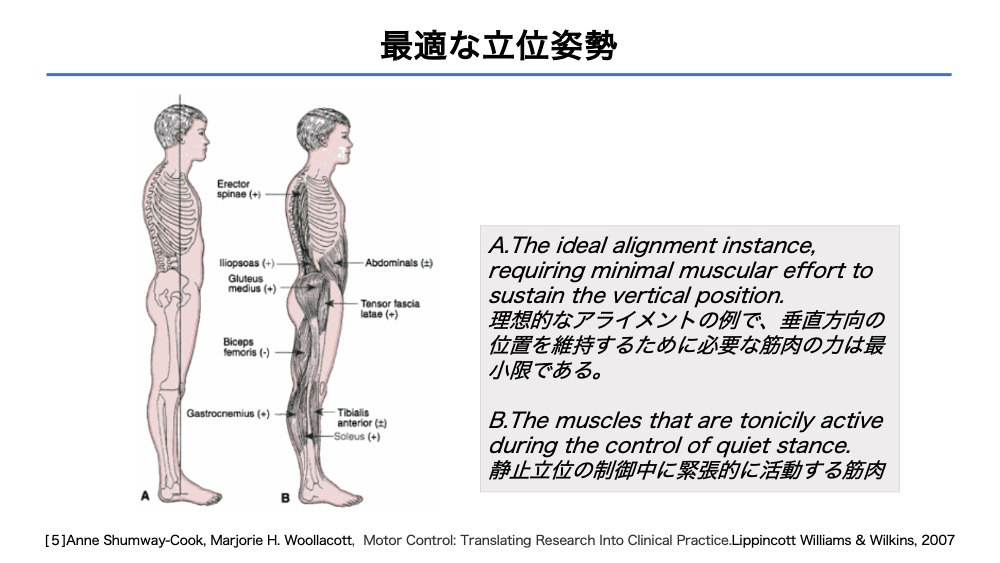
立位姿勢は、体幹筋の働きは下肢の影響を考慮しなければなりません。
健常人であれば「立つ」ことに多くの努力を要しませんが、片麻痺者は過剰な努力を要することも少なくありません。
例えば、足部の底屈内反が強く、足関節に背屈制限があれば、股関節は屈曲位を呈します。
結果、体幹は屈曲し、姿勢保持に脊柱起立筋の働きを強める可能性があります。
下肢筋と体幹筋の関係性を捉えアプローチしていくことが大切と考えます。
腰椎‐骨盤アライメントと腹横筋の厚さ

筋力を発揮するためには、筋肉の最適な張力と長さが重要です。
骨盤‐腰椎に位置する腹横筋の働きを最適にすることは、姿勢の安定に大切と言えます。
とはいえ、腹横筋は直接触ることができないため、姿勢を指標とすることがポイントとなります。
座位姿勢の骨盤は後傾位となりやすいため、腹横筋は働きにくい可能性があります。
座位や立位において、骨盤‐腰椎をニュートラルにすることはアプローチを進める上で大切な視点です。
体幹筋のアプローチ

・四肢の動きの関係
ここは体幹筋にアプローチするときのポイントとなります。
例えば、下衣更衣動作や排便動作などは、動的な座位バランスが求められる課題です。
骨盤の前後左右への動きの制御に、体幹筋の働きが求められます。
アプローチの視点で考えると、座位が難しいケースであっても立位でのアプローチが効率的である可能性が考えられます。
体幹筋の構成要素を理解し、アプローチのために立位を選択できると良いかと思います。
【体幹】グローバルマッスルとローカルマッスル

改めて、体幹筋の構成要素と役割を確認します。
大きくわけて、グローバルマッスルとローカルマッスルに分類されています。
グローバルマッスル
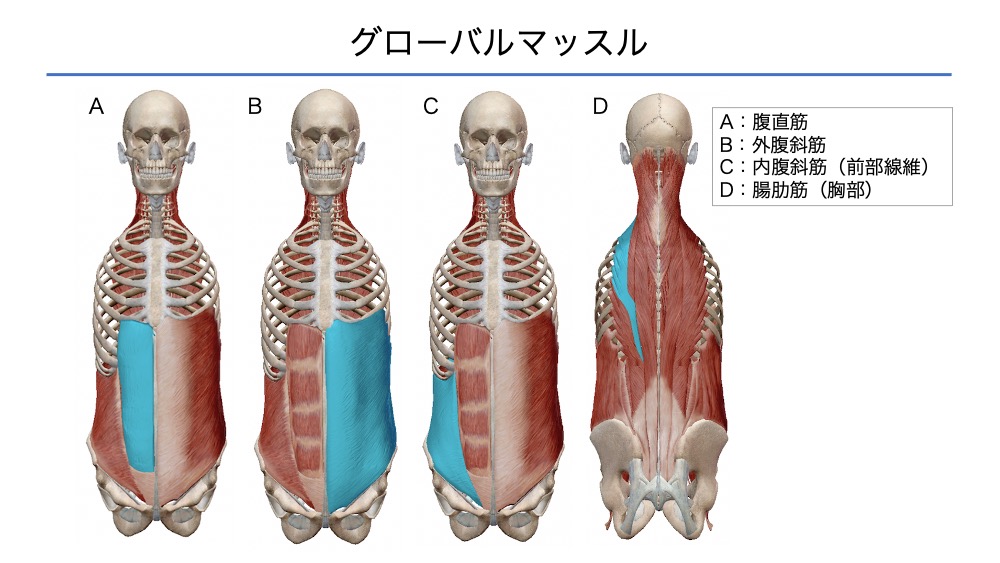
グローバルマッスルは4つの筋群が示されています。
臨床的には、体幹筋の低緊張や過活動から姿勢運動パターンを推論することが大切です。
例えば、麻痺側内外腹斜筋は低緊張、腹直筋は過活動を呈しているケース。
内外腹斜筋の促通により、腹直筋の過活動が軽減すれば、腹直筋は代償的に活動を強めていた可能性が考えられます。
ローカルマッスル
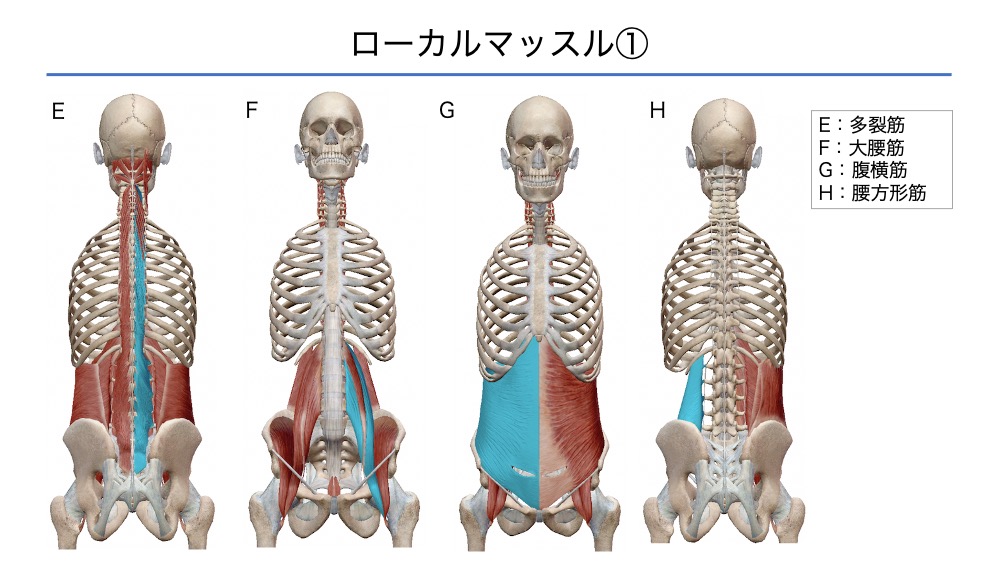
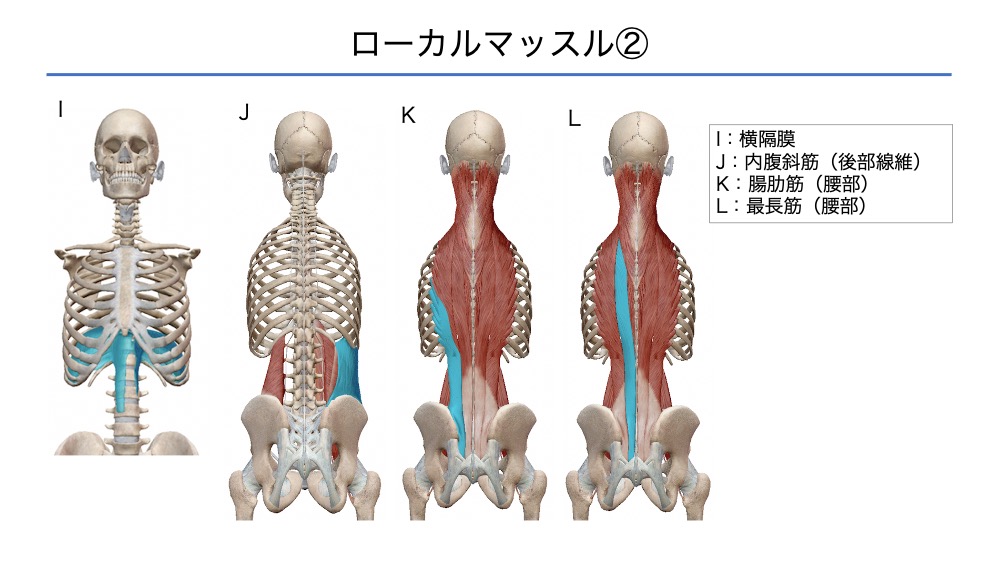
ローカルマッスルは8つの筋群が示されています。
多裂筋は、仙骨部から起始し、上部よりも下部のほうが筋繊維は太い構造となっています。
骨盤操作から多裂筋の促通を狙うのであれば、仙骨部から筋肉を触診しながらアプローチすることが重要と考えます。
骨盤底筋
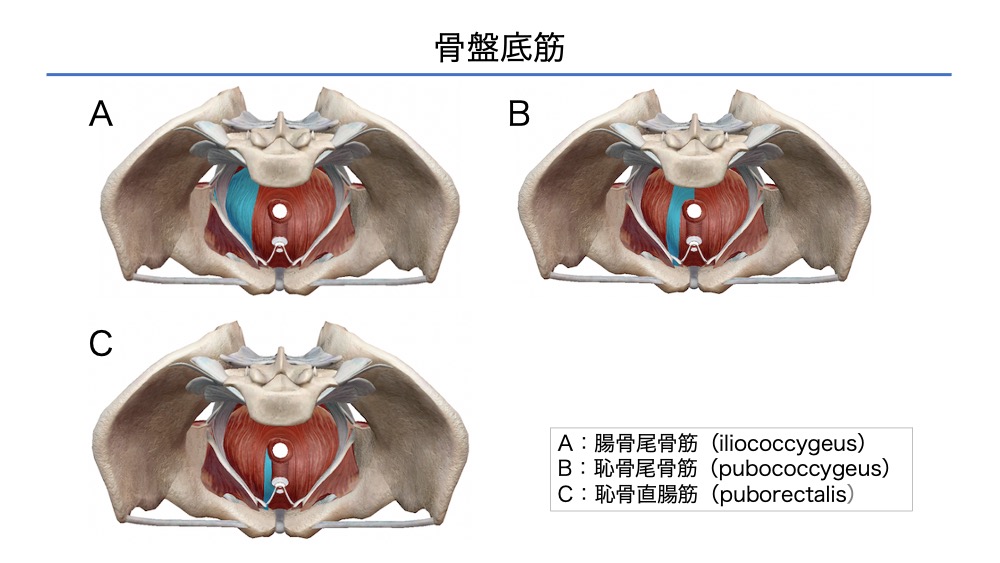
骨盤底筋は3つの筋群が示されています。
骨盤底筋と腹横筋の同時収縮
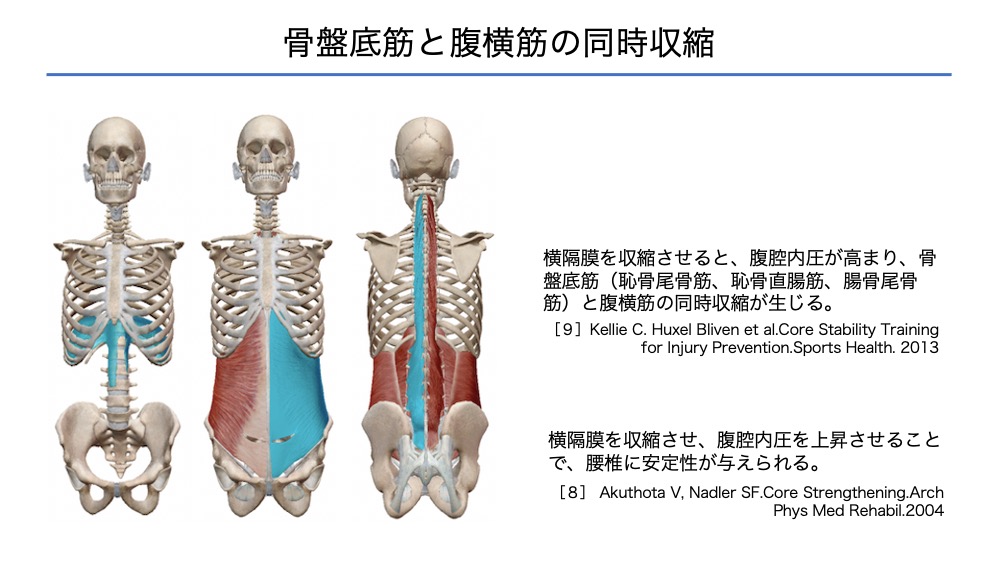
ドローインにより腹横筋の働きを高める方法があります。
実際に骨盤底筋を触診することは難しいですが、腹横筋との同時収縮は大切な視点です。
呼吸コントロールから下部体幹の安定性を高めることは、動的なバランス制御の準備となります。
体幹と上肢の筋活動
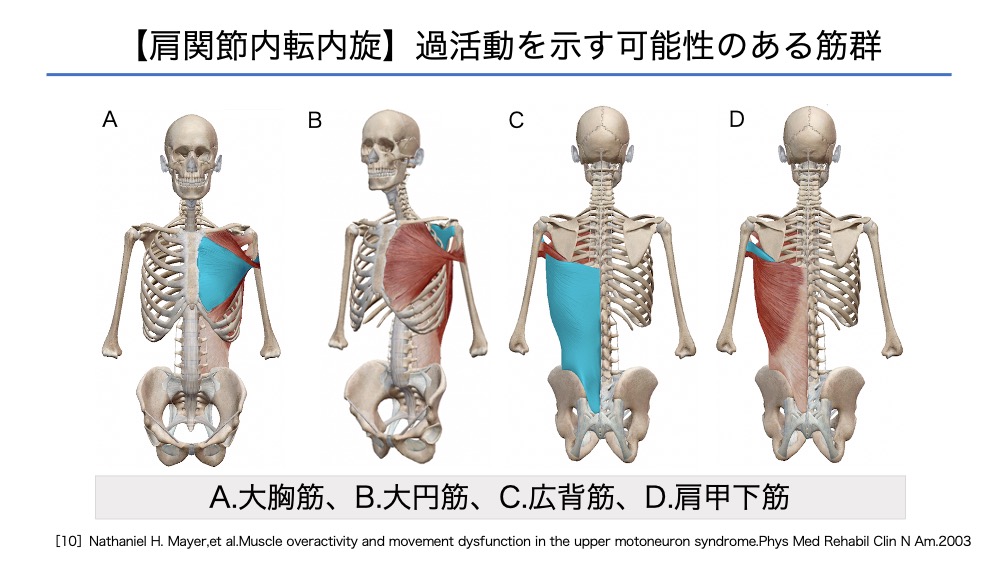
上肢機能の体幹への影響を考えます。
片麻痺者は、麻痺側上肢の屈曲内転内旋の活動が過剰になることがあります。
・肩が伸展しない
・腕が体から離れない
強すぎる上肢筋の過活動は、体幹の動きの制限につながります。
痙縮による肩甲骨の回旋制限
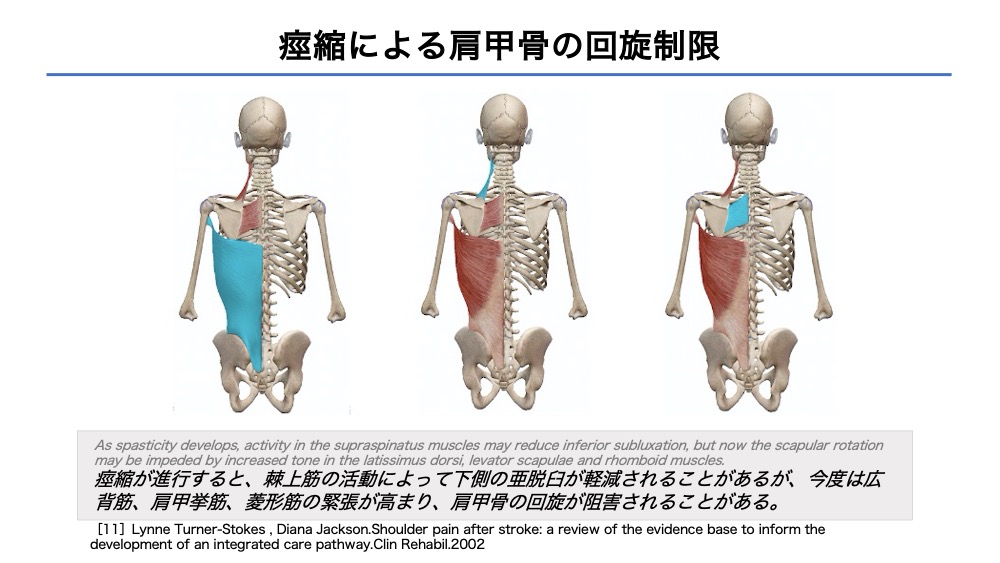
広背筋に着目すると、骨盤と上腕をつなぐ大きな筋肉です。
広背筋に短縮や過活動を呈する場合、体幹は屈曲側屈する可能性があります。
体幹の側屈固定や伸展制限は、立ち上がり・歩行の制限につながります。
上部体幹の構成要素である肩甲帯は、不安定性・非対称性を呈していることも多いです。
動きを構成する筋群を理解することが、アプローチを展開する上で大切です。
筋肉の長さと張力の関係
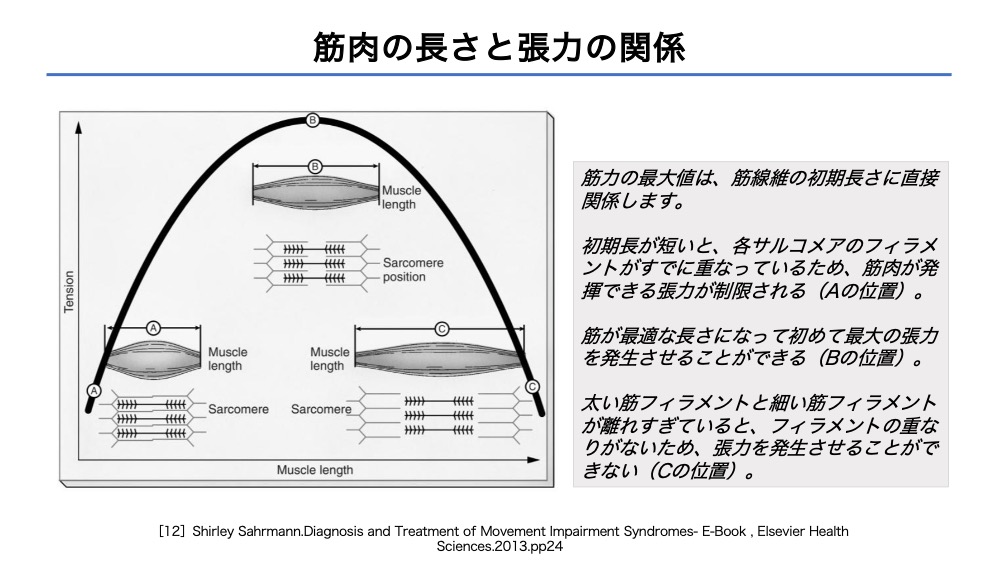
体幹筋の構成要素を理解したら、次はどのように活性化するかです。
片麻痺者の筋肉は経過とともに変化します。
広背筋は外側に大きく偏位していたり、ハムストリングスは低緊張を呈し触診しにくかったりすることを経験します。
必ずしも教科書どおりに位置していないこともあります。
走行にあわせて長さや張力を調整し、力を発揮できるように操作することが大切と言えます。
では、最後に体幹の制御に関わる神経系について確認していきます。
予測的姿勢制御と体幹筋

体幹筋は予測的姿勢制御の働きに大切です。
中枢神経系により、フィードフォワード制御がなされています。
フィードバックでは説明できない速さで腹横筋の動員がみられる
神経の伝達速度の視点で考えると、「体幹の働きはフィードフォワード」と考えざる得ないわけですね。
臨床的には、病変により影響を受けている神経システムと温存されているシステムを鑑別していくことが大切と言えます。
神経システムの知見は、臨床推論を進めるための支えとなります。
内側運動制御系と外側運動制御系
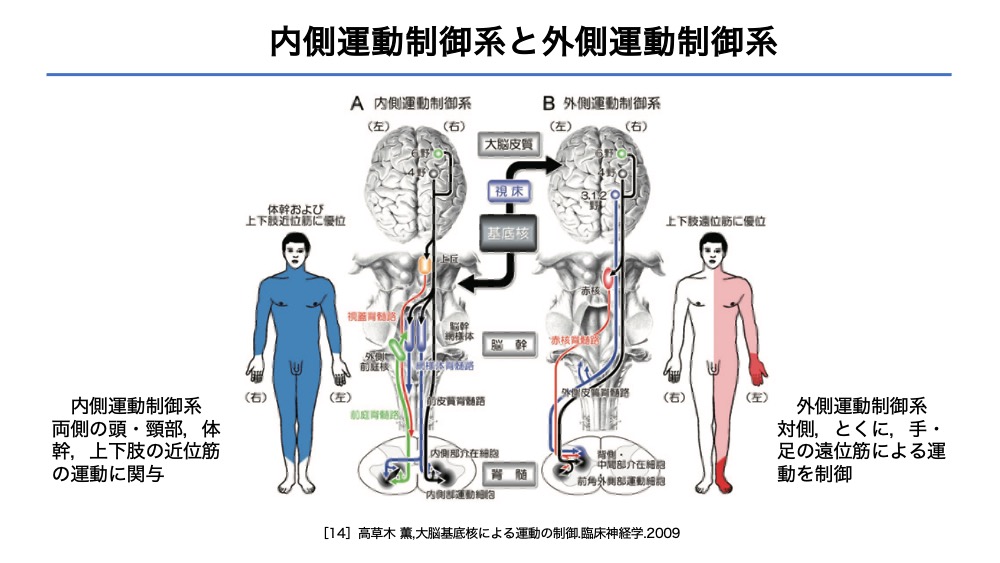
遠位部の操作性は保たれているも、近位筋優位に麻痺を呈する症例を経験します。
この場合、内側運動制御系の働きが制限されている可能性があります。
・神経システム
この整合性を考察することは、セラピーに根拠を持つ上でも大切です。
このような現象が観察された場合、関連する神経経路を確認し、医学情報との整合性を高めることが理想的です。
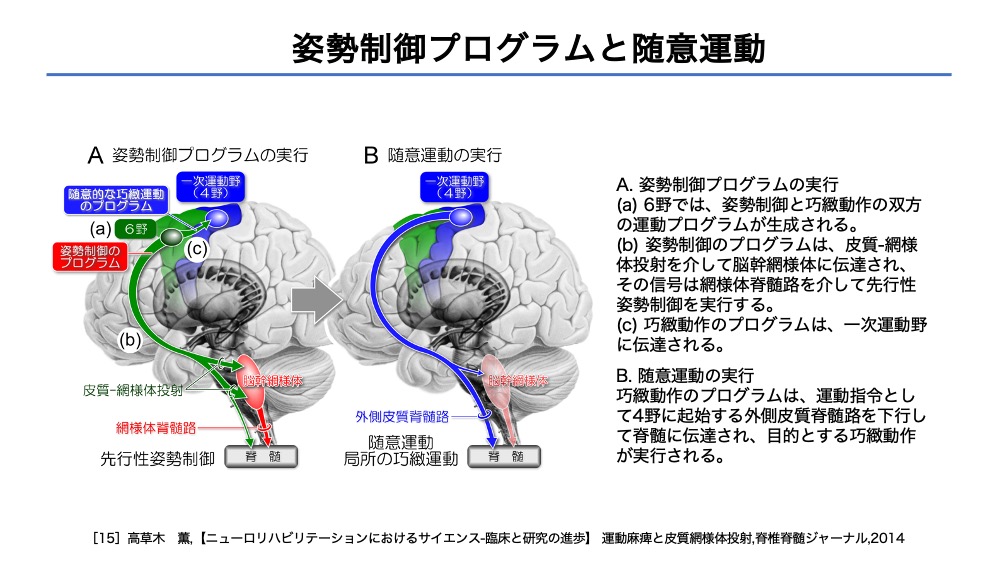
姿勢制御プログラムと随意運動
【脳画像】皮質網様体脊髄路と近位筋の弱化
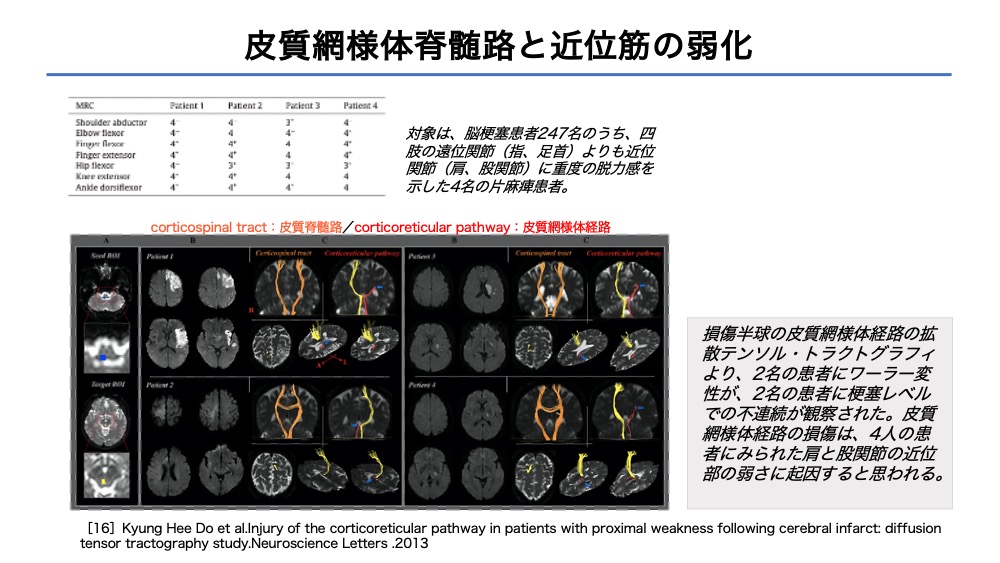
皮質網様体脊髄路に損傷による近位筋の弱化[16]について示されています。
・皮質網様体脊髄路(黄色の経路)
拡散テンソル・トラクトグラフィを確認できる環境は稀かもしれませんが、
画像所見と臨床像を照らし合わせることは大切です。
・近位筋の麻痺が重たい
【脳画像】皮質網様体脊髄路の経路
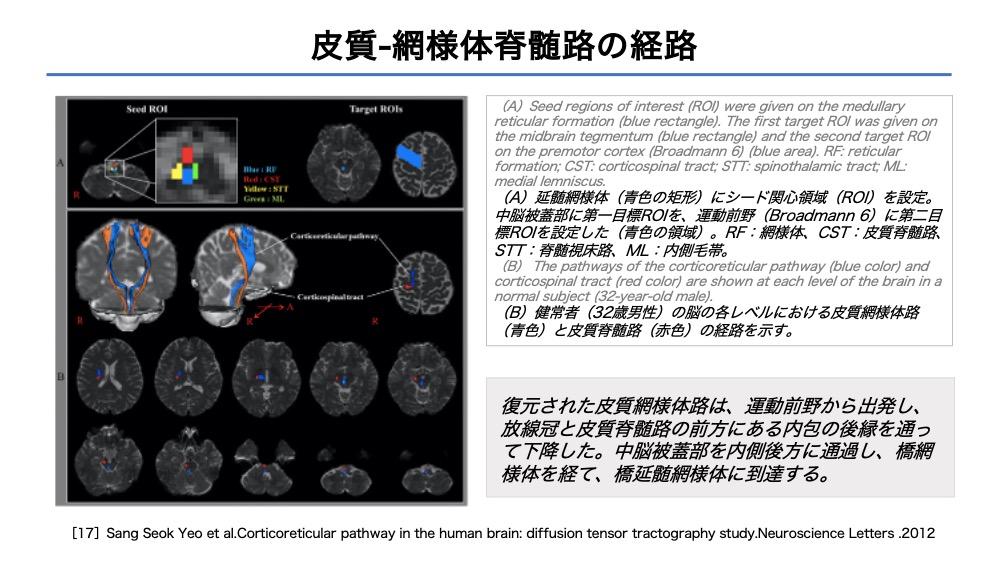
・皮質脊髄路(赤い経路)
臨床上でも大切な各経路が示されています。
各スライスごとでも示されているため、患者さんの病変部位からどの経路に影響がでているか見比べてみると良いかと思います。
例えば、ブロードマン6野に限局した病変を呈する場合、随意運動は保たれていても、体幹近位筋のコントロールに問題をきたすかもしれません。
経路の通り道を理解することは、病態を推論する手助けとなります。
ここまでは、神経の出力系について書きました。
次は、神経の入力系についてです。
固有感覚性の姿勢連鎖

高次の感覚組織によって姿勢がコントロールされていることを考えると、体幹コントロールに影響する感覚情報の理解が大切です。
「手」を伸ばし物を取るとき、「肩」や「肘」の部位は意識せずとも最適な軌跡を辿ります。
姿勢制御と運動制御
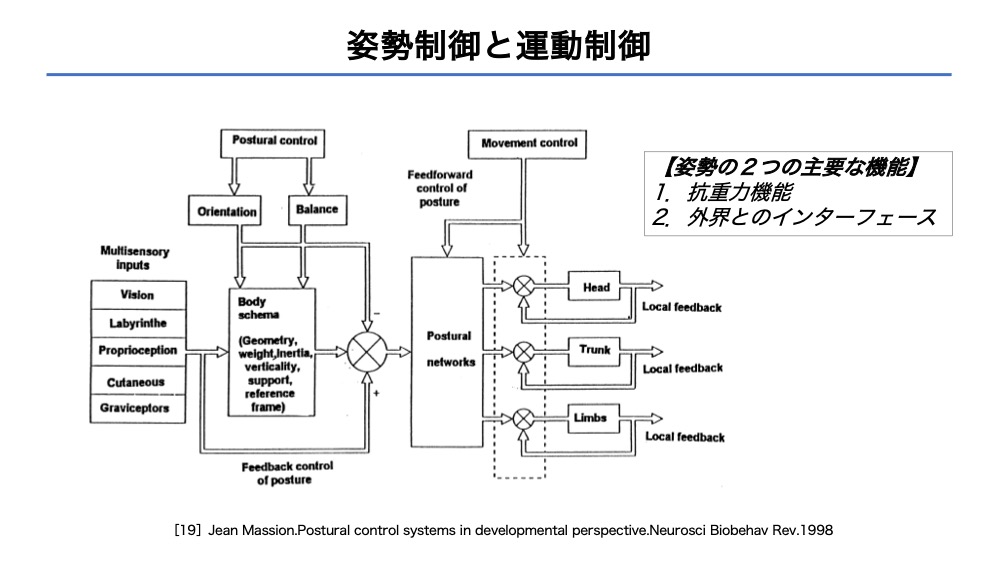
重力、支持面、視覚環境、ボディスキーマに対する身体のアライメントと筋肉のコントロールがなされています。
ボディスキーマの更新には、多重感覚入力が重要です。
視覚・体性感覚・前庭の感覚情報に基づき、垂直性(まっすぐ)、正中性(真ん中)を解釈できるわけです。
姿勢の機能を支えるのは、ボディスキーマのリアルタイムな更新であり、各体節のフィードバックなどが精密に貢献していることがわかります。
フィードバックとフィードフォワード
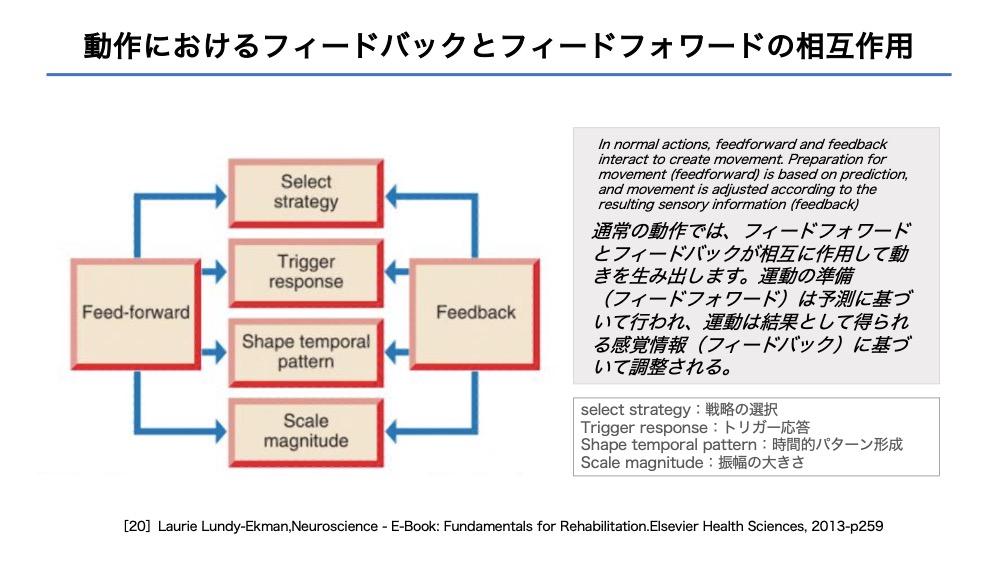
最後に、入力系と出力系の相互作用についてです。
どちらか一方のみではなく、相互に影響しあっていることが理解できます。
予測は経験、学習、記憶に基づくため、一人ひとりの個性があります。
例えば、細かな手作業を仕事としていた方と、力仕事を仕事としていた方では体の動きは違いがあります。
太めの体型の方と、細身の体型の方で同じ課題を実施したときの姿勢反応は異なることが想定されます。
神経系の分析にも、個別性を考慮した推論が大切と考えます。
まとめ
本日は【片麻痺】体幹コントロールと3つのシステムというテーマで書きました。
②筋肉
③神経系
体幹コントロールは、3つのサブシステムを推論していくことが大切と考えます。
以上となります。
最後まで読んでいただきありがとうございました。
少しでも明日の臨床につながれば幸いです。
References
1.Manohar M Panjabi.Clinical spinal instability and low back pain.J Electromyogr Kinesiol. 2003
3.W Ben Kibler,et al.The role of core stability in athletic function,Sports Med.2006
8.Akuthota V, Nadler SF.Core Strengthening.Arch Phys Med Rehabil.2004
9.Kellie C. Huxel Bliven et al.Core Stability Training for Injury Prevention.Sports Health. 2013
14.高草木 薫,大脳基底核による運動の制御.臨床神経学.2009
15.高草木 薫,【ニューロリハビリテーションにおけるサイエンス-臨床と研究の進歩】 運動麻痺と皮質網様体投射,脊椎脊髄ジャーナル,2014
18.Jean Massion.Postural control systems in developmental perspective.Neurosci Biobehav Rev.1998
19.Jean Massion.Postural control systems in developmental perspective.Neurosci Biobehav Rev.1998