脳卒中後の機能回復を考える
脳卒中後の機能回復を考えるとき、「時間」の要素は大切です。
・リハビリの時間
・リハビリ以外の時間
発症早期であれば、治療方針を十分に理解し、主治医の指示にあわせた介入が必要です。
リハビリ時間にどのような感覚運動を提供するか、
リハビリで得られた効果をいかにリハビリ以外の時間も持続させるか、
24時間を管理し、機能回復の最適化を目指しましょう。
急性期の臨床像
臨床経験です。
発症早期はぼーっとしていて、受け答えもはっきりとしません。
少しずつ動けるようになり、自分の身体の状況を理解するようになります。
動かそうとしても全く動かない手足を不思議がったり、
「ベッドから落ちそう」と柵を強く握り恐怖を訴える方、
反対に、病前と同じように動こうとして大きくバランスを崩す方など様々です。
このように身体の状況が理解できず混乱していたり、運動感覚の不一致にどのように適応してよいかわからないという状況です。
セラピストが現れても「この人だれ?」「なにするの?」という状況もしばしばあります。
当然です。
数日前まで普通に生活されていた方からすれば「リハビリ」は全く関わりのないものです。
発症早期は、混乱期にある患者さんの心理的サポートに配慮した関わりが求められます。
加えて、立位のための機能を確保することが大切です。
股関節伸展可動域
非麻痺側の努力性軽減
など
その後の機能回復を見据え、対称性(アライメント・筋活動など)を維持できるかは重要な課題です。
回復期以降の臨床像
臨床経験です。
リハビリは患者さんと一緒に作りあげていくものです。
患者さんが「できるかも」とその気になれるような関わりが求められます。
能動的に動けるようになれば、セルフトレーニングにもつなげていけます。
信頼関係ができれば、難しい課題にもチャレンジしていけます。
リハビリで最高機能を引き出し、いかに汎化させるか
機能回復を強化するための適応環境を作っていくことは重要な課題です。
脳卒中後の機能回復
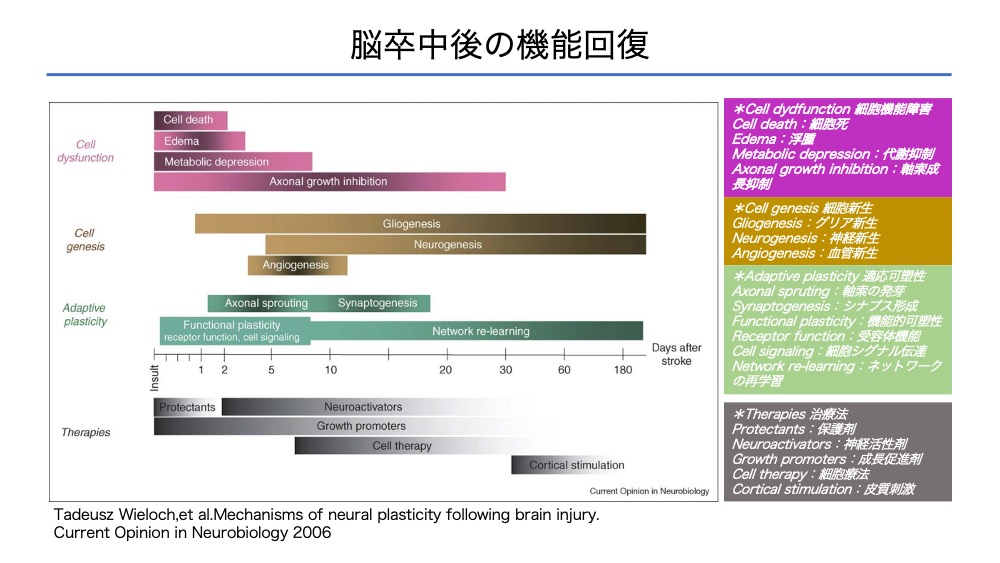
脳卒中後の機能回復を考えるとき、「時間」の要素は大切です、とはじめに述べました。
脳損傷後の神経可塑性のメカニズム1から、病期ごとの細胞の機能低下と新生、適応可塑性を理解すると臨床像を深めることができます。
機能回復を最適化するための根拠として必須の知識かと思います。
まとめ
脳卒中後の機能回復について考えました。
臨床像と背景となる根拠を考えながら、最適な機能回復を目指していくことが大切かと思います。
以上になります。
最後まで読んでいただきありがとうございました。
少しでも明日の臨床につながれば幸いです。

